ARTÍCULO
El dolor de espalda no es una enfermedad, es un síntoma
Empty space, drag to resize
escrito por
gustavo diex
gustavo diex
contenido
-
El dolor de espalda no suele ser una enfermedad, más bien es un síntoma.
Si me hubieran dicho esto hace unos años les hubiera maldecido sin consideraciones. Invertía al menos media hora en movimientos anélidos por la incapacidad de levantarme de la cama por dolor. No podía disfrutar de los estiramientos y por supuesto, no podía correr o moverme con libertad, siempre había una retención que me hacía controlar mis rangos articulares en un límite seguro y con un ritmo achacoso. Los placeres de la vida parecían demasiado débiles como para hacer soportable el dolor, de la misma forma que para escuchar una melodía se necesita cierto silencio ambiental. La preocupación hacía estragos. Recuerdo haber sopesado casi cualquier causa de mi infortunio Cuando leía los síntomas de las posibles enfermedades que podría tener, las descripciones cuadraban perfectamente con lo que me pasaba. Evidentemente el miedo estaba secuestrando mi inteligencia: F.E.A.R. False Evidence Appearing Real.
Al cabo de 2 o 3 meses el dolor comenzó a ser desesperante, lo ocupaba todo. Mis sesiones de trabajo en frente del ordenador eran un espectáculo: me sentaba, pero al cabo de 10 minutos estaba de pie caminando alrededor de la mesa, después trabajaba en squat con el ordenador en el asiento, piernas cruzadas, otra vez arriba, de rodillas. Eso sí, aprendí algo esencial para mi trabajo: pienso diferente según la postura en la que estoy. Con aquel cristo en mi espalda, las tareas simples parecían el Col du Tourmalet. Al final del día estaba exhausto, pero claro, mis dos niños por la noche, puestos hasta las patas de vitalidad, terminaban de darme la estocada. Todo eso duró 10 meses.
No voy a contar cómo pude superar esa situación porque no lo hice, el dolor se fue yendo de la misma forma que vino. Lo que sí puedo hacer es describir algunas conclusiones (inconclusas) sobre el dolor de espalda. Forman parte, no solo de mi experiencia personal, sino de un programa de investigación que iniciamos en el 2018 un grupo de investigadores del BTI, la UCM y Nirakara Lab. Se trata de un RCT con un programa de estilo de vida basado en mindfulness para pacientes con dolor de espalda, que esperamos en 2021 compartir con todos vosotros los resultados.
Pero... empecemos por el principio. El dolor de espalda tiene una prevalencia desalentadora, es un problema de salud de primer orden, del cual todavía no se tienen claros los mecanismos. Si hacemos caso a Haldeman et al. (2012):
Hemos preparado un dashboard, que toma los datos del espectacular proyecto Global Burden of Disease. Para facilitar la consulta, hemos restringido los datos a algunos países de Europa. Se puede ver, por ejemplo, que la prevalencia del dolor lumbar en España, en personas entre 50-69 años es del 14,0 4% y es responsable del 9 % de los años vividos con discapacidad en nuestro país.
Al cabo de 2 o 3 meses el dolor comenzó a ser desesperante, lo ocupaba todo. Mis sesiones de trabajo en frente del ordenador eran un espectáculo: me sentaba, pero al cabo de 10 minutos estaba de pie caminando alrededor de la mesa, después trabajaba en squat con el ordenador en el asiento, piernas cruzadas, otra vez arriba, de rodillas. Eso sí, aprendí algo esencial para mi trabajo: pienso diferente según la postura en la que estoy. Con aquel cristo en mi espalda, las tareas simples parecían el Col du Tourmalet. Al final del día estaba exhausto, pero claro, mis dos niños por la noche, puestos hasta las patas de vitalidad, terminaban de darme la estocada. Todo eso duró 10 meses.
No voy a contar cómo pude superar esa situación porque no lo hice, el dolor se fue yendo de la misma forma que vino. Lo que sí puedo hacer es describir algunas conclusiones (inconclusas) sobre el dolor de espalda. Forman parte, no solo de mi experiencia personal, sino de un programa de investigación que iniciamos en el 2018 un grupo de investigadores del BTI, la UCM y Nirakara Lab. Se trata de un RCT con un programa de estilo de vida basado en mindfulness para pacientes con dolor de espalda, que esperamos en 2021 compartir con todos vosotros los resultados.
Pero... empecemos por el principio. El dolor de espalda tiene una prevalencia desalentadora, es un problema de salud de primer orden, del cual todavía no se tienen claros los mecanismos. Si hacemos caso a Haldeman et al. (2012):
- Los trastornos de la columna vertebral con patología grave o sistémica representan el 1-2 % de los casos. Están causados por infecciones, trastornos inflamatorios sistémicos, anomalías congénitas, cáncer, etc.
- Entre el 5-10 % de los pacientes con dolor de espalda tiene algún tipo de daño neurológico, normalmente por la compresión de las raíces nerviosas, la médula espinal o la cauda equina.
- El 90 % de los casos restantes se consideran inespecíficos, por ello se habla del “dolor espinal inespecífico” y no es posible identificar la estructura, la patología o el origen real de los síntomas en la mayoría de los pacientes.
Hemos preparado un dashboard, que toma los datos del espectacular proyecto Global Burden of Disease. Para facilitar la consulta, hemos restringido los datos a algunos países de Europa. Se puede ver, por ejemplo, que la prevalencia del dolor lumbar en España, en personas entre 50-69 años es del 14,0 4% y es responsable del 9 % de los años vividos con discapacidad en nuestro país.
La mayoría de las personas que desarrollan dolor de espalda volverán a un estado saludable al cabo de unos días o semanas, solamente una fracción pequeña desarrollará dolor crónico.
¿Qué factores son los que determinan la transición al dolor crónico en general? Navratilova y Porreca (2014) enumeran los factores que han acumulado más evidencia: la predisposición genética, la edad, el sexo, la experiencia previa de dolor y las actitudes hacia el dolor. Por ejemplo, Apkarian et al. (2013) encuentran que la cronicidad se puede predecir teniendo en cuenta la conectividad funcional del cortex prefontal medial y el núcleo acumbens, que forman parte del circuito de aprendizaje emocional.
Los estados de dolor crónico suelen ir acompañados de trastornos afectivos, emocionales y cognitivos (ansiedad, depresión, trastornos del sueño, etc.). Lo que no está claro es si los cambios cerebrales representan una vulnerabilidad en el desarrollo del dolor crónico, o más bien es una respuesta al dolor sostenido. Sin embargo, es probable que los cambios desadaptativos en los circuitos de aversión o motivación contribuyan en el desarrollo de tratamientos más globales del dolor crónico.
¿Pero qué se puede hacer en el caso específico del dolor crónico de espalda inespecífico? Maher et al. (2016), en su revisión publicada en la revista The Lancet, presentan un cuadro de posibles tratamientos y su grado de evidencia. Todos los estudios los tomaron de RCT y revisiones sistemáticas. A continuación y basándome en su trabajo, presento un cuadro más simplificado donde se recoge la evidencia de tratamientos para dolor crónico de espalda:
¿Qué factores son los que determinan la transición al dolor crónico en general? Navratilova y Porreca (2014) enumeran los factores que han acumulado más evidencia: la predisposición genética, la edad, el sexo, la experiencia previa de dolor y las actitudes hacia el dolor. Por ejemplo, Apkarian et al. (2013) encuentran que la cronicidad se puede predecir teniendo en cuenta la conectividad funcional del cortex prefontal medial y el núcleo acumbens, que forman parte del circuito de aprendizaje emocional.
Los estados de dolor crónico suelen ir acompañados de trastornos afectivos, emocionales y cognitivos (ansiedad, depresión, trastornos del sueño, etc.). Lo que no está claro es si los cambios cerebrales representan una vulnerabilidad en el desarrollo del dolor crónico, o más bien es una respuesta al dolor sostenido. Sin embargo, es probable que los cambios desadaptativos en los circuitos de aversión o motivación contribuyan en el desarrollo de tratamientos más globales del dolor crónico.
¿Pero qué se puede hacer en el caso específico del dolor crónico de espalda inespecífico? Maher et al. (2016), en su revisión publicada en la revista The Lancet, presentan un cuadro de posibles tratamientos y su grado de evidencia. Todos los estudios los tomaron de RCT y revisiones sistemáticas. A continuación y basándome en su trabajo, presento un cuadro más simplificado donde se recoge la evidencia de tratamientos para dolor crónico de espalda:
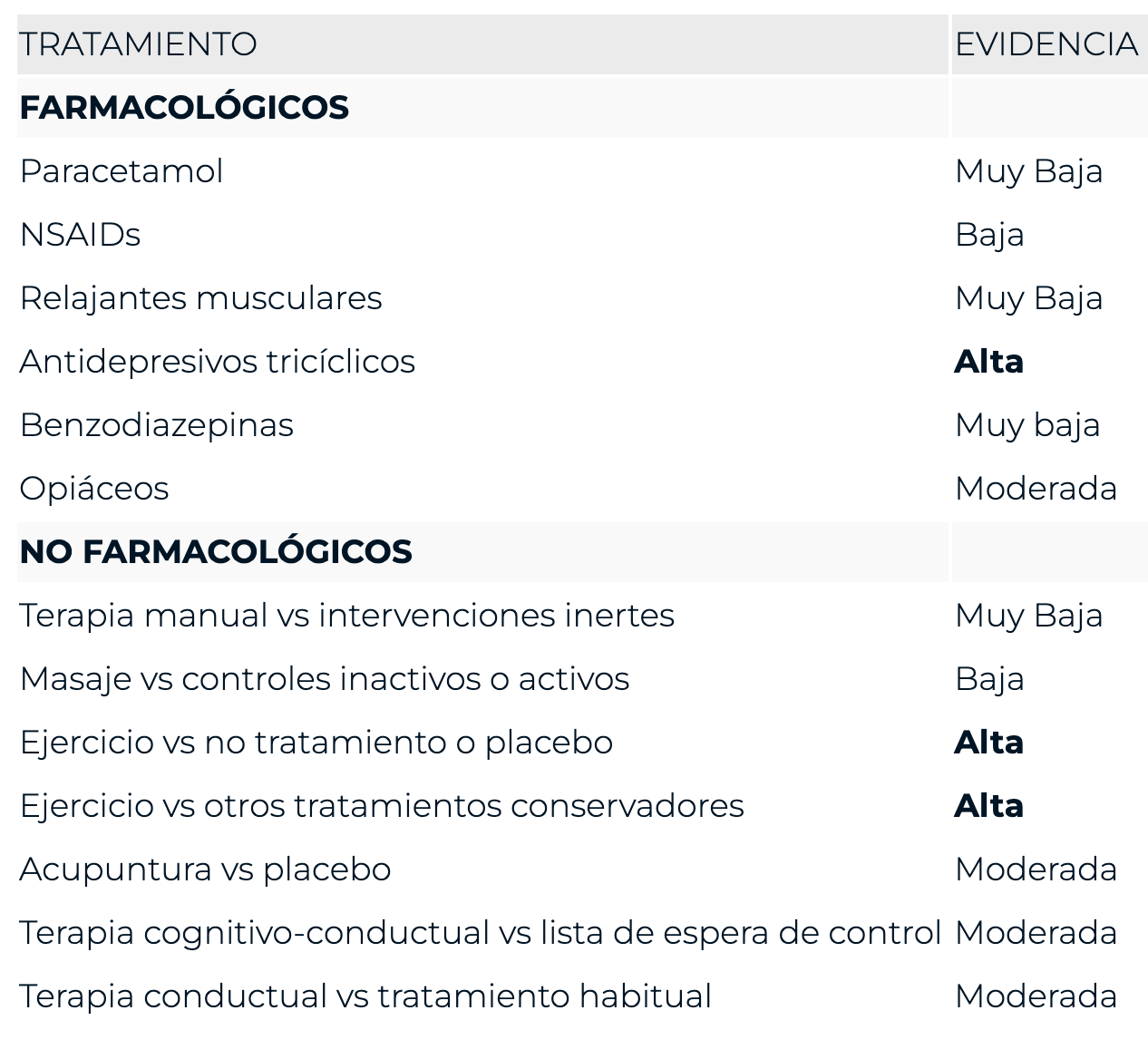
Además, en el estudio de Cherkin et al. (2016) se encontró también un efecto Moderado del Programa de Reducción de Estrés Basado en Mindfulness (MBSR) en dolor y discapacidad. Viendo el cuadro anterior resulta obvio que incrementar la actividad física de los pacientes y mejorar el estado de ánimo eran dos objetivos principales si queríamos observar resultados. Claro, saber que el ejercicio o los estados de ánimo positivos son buenos predictores de la mejora del dolor de espalda, representa la primera pieza del puzzle.
La gran cuestión, todavía por resolver, es qué contexto necesitan los pacientes para lograr una mejoría efectiva y sostenerla en el tiempo. Los consejos de consulta son muy limitados; se necesitan programas estructurados de intervención y programas de investigación multidisciplinares que nos permitan entender paulatinamente los mecanismos del dolor crónico de espalda inespecífico para introducir mejoras en los programas, casi con un control de versionado, como hacen los desarrolladores de software, para que efectivamente esta pandemia silenciosa afecte lo menos posible.
En el libro de Siegel (2002) aparecen dos diagramas que presentan de forma sencilla uno de los procesos más interesantes de la recuperación. Todo modelo tiene sus limitaciones, lo sabemos, pero la ciencia no busca la verdad, sino reducir paulatinamente la incertidumbre sobre las cuestiones sobre las que investiga.
La gran cuestión, todavía por resolver, es qué contexto necesitan los pacientes para lograr una mejoría efectiva y sostenerla en el tiempo. Los consejos de consulta son muy limitados; se necesitan programas estructurados de intervención y programas de investigación multidisciplinares que nos permitan entender paulatinamente los mecanismos del dolor crónico de espalda inespecífico para introducir mejoras en los programas, casi con un control de versionado, como hacen los desarrolladores de software, para que efectivamente esta pandemia silenciosa afecte lo menos posible.
En el libro de Siegel (2002) aparecen dos diagramas que presentan de forma sencilla uno de los procesos más interesantes de la recuperación. Todo modelo tiene sus limitaciones, lo sabemos, pero la ciencia no busca la verdad, sino reducir paulatinamente la incertidumbre sobre las cuestiones sobre las que investiga.
Tal y como decía Epicteto: “Trabaja con el material que te es dado”. Por muy limitado que esté el movimiento, siempre hay un espacio de posibilidades. Hay un movimiento que uno puede hacer, más lento y torpe de lo que uno lo hacía, pero sin duda mucho más importante. Moverse en tal situación conlleva un peligro, pero más peligroso es no moverse. Se trata de explorar los límites con el debido respeto y cuidado, pues esa estimulación establece un vector de progresión y mejora para el paciente.
Las personas que pasan por este trance salen fortalecidas, porque la experiencia de limitación no solo se experimenta con el dolor crónico, sino en toda circunstancia que presenta obstáculos. Es fácil caer en la desesperación cuando la situación parece no tener solución, también es algo lógico dibujar un futuro catastrófico, pero la consecuencias de esas inercias, también lógica, conllevan un sufrimiento creciente.
Así que, ¿se puede entrenar de alguna forma la capacidad de afrontar las dificultades con un ánimo sereno? En principio eso es de lo que trata el entrenamiento en mindfulness. En un metanálisis de Joyce et al. (2017) se encontró que tanto los programas basados en mindfulness como los basados en CBT (Terapia Cognitivo Conductual) tenían un efecto moderado sobre la resiliencia.
En este primer estudio utilizamos las bases del MBSR incluyendo prácticas y teoría sobre el dolor crónico. También incluimos elementos del estilo de vida que según la literatura científica parecían tener relación con la progresión del dolor crónico, como la calidad de sueño o la alimentación. Todo el programa estaba concebido para afrontar la kinesofobia (el miedo al movimiento), generando secuencias de prácticas que fueran asumibles para los pacientes y que les hicieran progresar hacia patrones de movimiento más complejos. El incremento de la consciencia corporal junto con prácticas de autocuidado fueron claves para revertir los síntomas de la depresión y la ansiedad. Estamos en la fase de redacción de la primera publicación y esperamos que este año podamos compartir con vosotros los resultados. Pero adelanto, que todavía estamos en el inicio de un camino fascinante y que ante nosotros se abren más incógnitas que certezas.
Las personas que pasan por este trance salen fortalecidas, porque la experiencia de limitación no solo se experimenta con el dolor crónico, sino en toda circunstancia que presenta obstáculos. Es fácil caer en la desesperación cuando la situación parece no tener solución, también es algo lógico dibujar un futuro catastrófico, pero la consecuencias de esas inercias, también lógica, conllevan un sufrimiento creciente.
Así que, ¿se puede entrenar de alguna forma la capacidad de afrontar las dificultades con un ánimo sereno? En principio eso es de lo que trata el entrenamiento en mindfulness. En un metanálisis de Joyce et al. (2017) se encontró que tanto los programas basados en mindfulness como los basados en CBT (Terapia Cognitivo Conductual) tenían un efecto moderado sobre la resiliencia.
En este primer estudio utilizamos las bases del MBSR incluyendo prácticas y teoría sobre el dolor crónico. También incluimos elementos del estilo de vida que según la literatura científica parecían tener relación con la progresión del dolor crónico, como la calidad de sueño o la alimentación. Todo el programa estaba concebido para afrontar la kinesofobia (el miedo al movimiento), generando secuencias de prácticas que fueran asumibles para los pacientes y que les hicieran progresar hacia patrones de movimiento más complejos. El incremento de la consciencia corporal junto con prácticas de autocuidado fueron claves para revertir los síntomas de la depresión y la ansiedad. Estamos en la fase de redacción de la primera publicación y esperamos que este año podamos compartir con vosotros los resultados. Pero adelanto, que todavía estamos en el inicio de un camino fascinante y que ante nosotros se abren más incógnitas que certezas.
Escrito por Gustavo Diex
Director del Instituto Nirakara,
Físico Teórico (UAM). Máster en Neurociencia (UAB). Máster en Inteligencia Artificial (UPM). TDI en el Centro de Mindfulness de la Universidad de Massachusetts. Codirector del MBSR (Mindfulness-Based Stress Reduction) de la Universidad Complutense de Madrid y Codirector del Máster en Mindfulness en Contextos de Salud de la UCM. Investigador y profesor de Intervenciones basadas en Mindfulness.
Físico Teórico (UAM). Máster en Neurociencia (UAB). Máster en Inteligencia Artificial (UPM). TDI en el Centro de Mindfulness de la Universidad de Massachusetts. Codirector del MBSR (Mindfulness-Based Stress Reduction) de la Universidad Complutense de Madrid y Codirector del Máster en Mindfulness en Contextos de Salud de la UCM. Investigador y profesor de Intervenciones basadas en Mindfulness.
Mantén al día a tu cerebro
Si quieres que te avisemos cuando publiquemos nuevos artículos, suscríbete a nuestros blog.
Gracias!

Espacio vacío, arrastre para cambiar el tamaño
Nirakara,
28223 Pozuelo, Madrid
28223 Pozuelo, Madrid
nirakara
Espacio vacío, arrastre para cambiar el tamaño
Copyright © 2023 Laboratorio Nirakara. Todos los derechos reservados.